寣塼幘姵丗昻寣丄敀寣昦
寣媴偺暘壔偲宯摑
崪悜偺崪悜儕儞僷宯姴嵶朎乮Stem cells)偐傜丄偝傑偞傑側僀儞僞乕儘僀僉儞丄惉挿場巕偺嶌梡傪庴偗偰偦傟偧傟偺嵶朎偵暘壔偡傞丅
丒儕儞僷媴宯 亅亅T儕儞僷媴丗嵶朎惈柶塽丄B儕儞僷媴丗峈懱傪夘偡傞塼惈柶塽
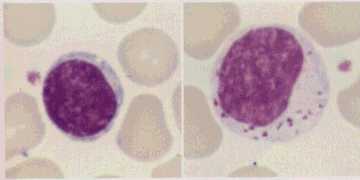
彫儕儞僷媴乮嵍乯偲戝儕儞僷媴乮塃乯丅
丒愒寣媴宯 亅亅巁慺丒扽巁僈僗偺塣斃傪扴偆丄僿儌僌儘價儞傪娷傒丄妀傪帩偨側偄
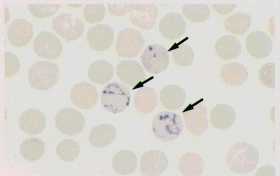
栐愒寣媴乮僯儏乕儊僠儗儞僽儖乕挻惗懱愼怓乯丅
丒寣彫斅宯 亅亅寣塼嬅屌偵昁梫丅
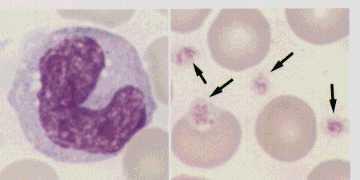
扨媴乮儌僲僒僀僩, monocyte乯乮嵍乯偲寣彫斅乮塃栴報乯丅
丒岲拞媴丒儅僋儘僼傽乕僕宯 亅亅婷怘擻傪帩偮丄嵶嬠偵懳偡傞柶塽偵偍偄偰廳梫丅
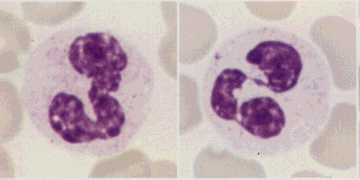
濿忬妀岲拞媴乮嵍乯偲暘梩妀岲拞媴乮俁暘梩妀乯丅
丒岲巁丒岲墫婎媴宯 亅亅傾儗儖僊乕偵娭梌
岲巁媴乮嵍乯偲岲墫婎媴乮塃乯丅
昻寣憤榑
仠愒寣媴偼侾俀侽擔偺庻柦仺枅擔侾俀侽暘偺侾偼怴偟偔崪悜偐傜曗媼偝傟傞丅
昻寣偺惉場偲偟偰偼
侾乯愒寣媴嶻惗尭彮
俀乯愒寣媴徚幐憹戝
俁乯忋婰偺慻傒崌傢偣丄傑偨偼尨場晄柧
仠RBC (Red blood cell), Hb (hemoglobin)偑掅抣偲側傞丅
仠憮敀丄怱湩槾恑丄懅愗傟丄昿柆丄堈旀楯惈丄寫懹姶丄側偳丅
惓忢愒寣媴乮枛徑寣乯丅
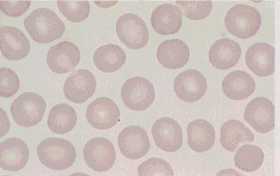
揝寚朢惈昻寣傎偐
侾乯揝寚朢惈昻寣 Iron deficiency anemia
枬惈幐寣乮惗棟丄帳乯丄揝偺徚栒憹壛乮擠怭丄弌嶻乯丗Fe偼懱撪偵媧廂偝傟傞傕偺偲偟偰堦擔1.0 mg偼昁梫丅惗棟偺偁傞応崌峏偵0.5 mg/擔昁梫丅懱撪揝憤検偼4000mg丅揝嵻傪俁偐傜俇僇寧暈梡偡傞丅
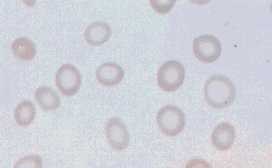
揝寚朢惈昻寣偺枛徑寣掅怓慺惈愒寣媴丅椫忬偵尒偊傞丅戝彫晄摨丅愒寣媴偼戝彫晄摨偱慡懱偵彫偝偔丄愼怓惈傕掅壓乮僿儌僌儘價儞偑彮側偄偨傔乯丅
俀乯媫惈幐寣惈昻寣 Acute hemorrhagic anemia
徚壔娗弌寣乮徚壔娗埆惈庮釃丄堓捵釃丄廫擇巜挵捵釃丄捵釃惈戝挵墛丄側偳乯丄奜彎丅
俁乯揝夎媴惈昻寣丗僿儉崌惉忈奞偑婲偙傝崪悜愒夎媴偵揝梓棻傪娷傓sideroblast偑懡悢擣傔傜傟傞丅
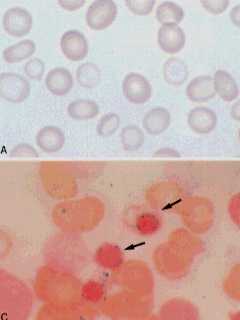
揝夎媴惈昻寣丅枛徑寣乮忋抜乯偱惓怓慺惈偲掅怓慺惈偺愒寣媴偑崿嵼丅崪悜乮壓抜乯偱偼揝梓棻偑懡偔傑偨妀廃埻偵攝楍丅
嫄愒夎媴惈昻寣
Megaloblastic anemia丗
價僞儈儞B12偁傞偄偼梩巁偺寚朢仺妀巁崌惉忈奞仺嫄愒夎媴惈憿寣仺昻寣丅
1.埆惈昻寣丗堔弅惈堓墛仺撪場巕寚朢仺Vit B12寚朢
2.悘敽惈埆惈昻寣丗堓揈弌丄峀愡楐摢忦拵丄堓挵幘姵摍
岲墫婎惈嫄愒夎媴乮嵍乯丄懡愼惈嫄愒夎媴乮塃乯丅
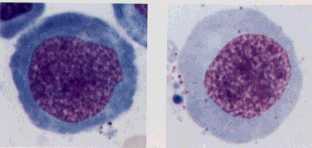
梟寣惈昻寣
Hemolytic anemia丗娫愙價儕儖價儞(IB)偑忋徃
1.堚揱惈媴宍愒寣媴徢 Hereditary spherocytosis丗堚揱揑偵愒寣媴偑媴忬偱銪憻偱攋夡偝傟傗偡偄丅
2.堚揱惈旕媴宍惈梟寣惈昻寣 Hereditary nonspherocytic hemolytic anemia 丗堚揱揑偵愒寣媴偺偝傑偞傑側峺慺偑寚朢偟偰偍傝銪憻偱攋夡偝傟傗偡偄丅
3.帺屓柶塽惈梟寣惈昻寣 Autoimmune hemolytic anemia丗愒寣媴偵懳偡傞帺屓峈懱偵傛傝梟寣偑婲偙傞丅Coombs帋尡梲惈丅
4.偦偺懠丗敪嶌惈栭娫寣怓慺擜徢 Paroxysmal nocturnal hemoglobinuria丄敪嶌惈姦椻寣怓慺擜徢 Paroxysmal cold hemoglobinuria 彫媴忬愒寣媴乮栴報乯偑擣傔傜傟傞丅堚揱惈媴忬愒寣媴徢丅
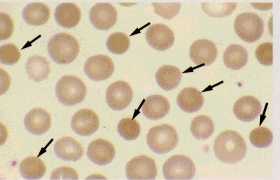
嵞惗晄椙惈昻寣
Aplastic anemia丗堦斒偵愒寣媴丄敀寣媴丄寣彫斅俁幰偑尭彮乮斈寣媴尭彮徢 pancytopenia乯丅
1.尨敪惈
帺屓斀墳惈俿嵶朎偵傛傞寣塼姴嵶朎偺攋夡偵傛傞傕偺偑懡偄偙偲偑暘偐偭偰偒偨丅
2.懕敪惈
丂丂拞撆惈丗峈偑傫嵻丄峈峛忬態栻丄側偳
丂丂曻幩慄忈奞丗
丂丂偦偺懠丗姶愼徢
仠崪悜慂巋仺桳妀嵶朎悢偑捠忢尭彮丄嫄妀媴悢偑尭彮丅
仠帯椕丗桝寣丟androgen側偳僞儞僷僋摨壔儂儖儌儞搳梌丄僔僋儘僗億儕儞A偺搳梌丄峈T嵶朎僌儘僽儕儞偺搳梌乮儕儞僼僅僌儘僽儕儞乯丟崪悜堏怉
惓忢偺崪悜丅
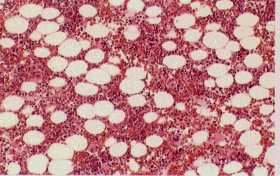
嵞惗晄椙惈昻寣偺崪悜丅
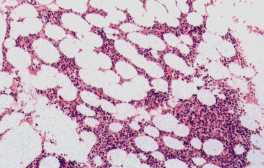
崪悜憹怋惈幘姵 Myeloproliferative Disorders
崪悜憹怋惈幘姵 Myeloproliferative Disorders
(寣塼宯偺埆惈幘姵 Hematologic Malignancy)
崪悜惈幘姵 Myeloid Disorders
I. 媫惈崪悜惈敀寣昦Acute Myeloid Leukemia
II. 枬惈崪悜惈幘姵 Chronic Myeloid Disorders
1.崪悜堎宍惉徢岓孮 Myelodysplastic Syndromes 乮MDS)
2.枬惈崪悜憹怋惈幘姵 Chronic Myeloproliferative Disordefrs (CMPDs)丗慜敀寣昦忬懺偵偁傞偲偄偊傞丅
1)枬惈崪悜惈敀寣昦 Chronic Myelogenous Leukemia 亅亅戞9愼怓懱偲戞22愼怓懱偺揮嵗偲戞22愼怓懱偺抁弅乮Philadelphia Chromosome) 偑摿挜揑
2)恀惈懡寣徢 Polycythemia Vera
3)尨場晄柧崪悜壔惗 Agnogenic Myeloid Metaplasia 乮AMM, 崪悜慄堐徢 Idiopathic Myelofibrosis偲傕屇偽傟傞)
丒寣彫斅憹怋徢屻崪悜壔惗 Post-Thrombo們倷themic Myeloid Metaplasia
丒懡寣徢屻崪悜壔惗 Post-Polycythemic Myeloid Metaplasia
丒尨場晄柧崪悜壔惉 Agnogenic Myeloid Metaplasia
4)尨敪惈寣彫斅憹怋徢 Essential Thrombocythemia 乮ET乯
3.旕揟宆揑枬惈崪悜惈幘姵
儕儞僷惈幘姵 Lymphoid Disorders
I. 媫惈儕儞僷惈敀寣昦 Acute Lymphocytic Leukemia
II. 枬惈儕儞僷憹怋惈幘姵 Chronic Lymphoproliferative Disorders
1.埆惈儕儞僷庮 Lymphoma
丒儂僕僉儞昦 Hodgkin's Disease
丒旕儂僕僉儞儕儞僷庮 Non亅Hodgkin's Lymphoma
2.儈僄儘乕儅乮崪悜庮) Myeloma
3.枬惈儕儞僷惈敀寣昦 Chronic Lymphoid Leukemias
丒T嵶朎惈枬惈儕儞僷惈敀寣昦 T Cell Chronic Lymphoid Leukemias
丒B嵶朎惈枬惈儕儞僷惈敀寣昦 B Cell Chronic Lymphoid Leukemias
敀寣昦
奣擮
仠敀寣媴惗惉慻怐偑晄壜媡揑宯摑揑偵憹怋偡傞幘姵丅
仠枛徑寣丄崪悜慂巋偵傛傞崪悜憸偱敀寣昦嵶朎傪擣傔傞丅
仠昻寣丄弌寣孹岦丄姶愼徢丄儕儞僷愡庮挴丄娞銪庮丄崪娭愡偺醬捝丅
仠寣塼憸丄崪悜憸乮敀寣昦嵶朎偺庬椶乯偐傜暘椶偝傟傞丅
暘椶
仠媫惈敀寣昦丗惓忢寣媴偑尭彮偟偰偦傟傜偺婡擻偺扙棊徢忬亖堈姶愼惈丄弌寣孹岦丄昻寣偑弌尰偡傞丅崪悜偺嵶朎惉暘偑懡偔丄夎媴偑桳妀嵶朎偺俁侽亾埲忋傪愯傔傞丅
仠枬惈敀寣昦丗惓忢嵶朎偑廫暘偁偭偰婡擻扙棊徢忬偼側偄丅
仠崪悜堎宍惉徢岓孮(myelodysplatic syndrome)丗斈寣媴尭彮徢偑偁傝夎媴偺憹壛偑寉搙偱堎忢憹怋偑嫮偔側偔壔妛椕朄偼昁梫側偄忬懺丅
傛傝徻嵶側暘椶
媫惈敀寣昦
暘椶
崪悜傗枛徑寣拞偵夎媴偁傞偄偼敀寣昦嵶朎偲屇偽傟傞枹暘壔側寣媴偑懡悢傒傜傟傞丅媫惈敀寣昦偺昦宆偺妋掕偼丄偙傟傜夎媴偺宍懺揑摿挜偱寛傔傜傟傞丅
侾乯媫惈崪悜惈敀寣昦(acute myeloid leukemia, AML)丗崪悜夎媴惈敀寣昦丄慜崪悜夎媴惈敀寣昦丄扨媴惈敀寣昦丄崪悜扨媴惈敀寣昦丄愒敀寣昦丄嫄妀媴惈敀寣昦丅儈僄儘儁儖僆僉僔僟乕僛(myeloperoxidase, MPO)愼怓梲惈偱傾僂僄儖彫懱偑傒傜傟傞丅
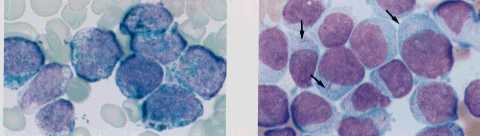
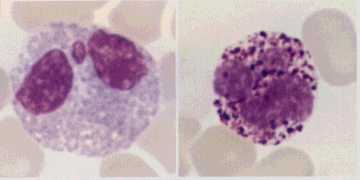
媫惈崪悜夎媴惈敀寣昦(M1)偺崪悜丗MPO梲惈乮嵍丟惵偔愼怓偝傟偰偄傞乯丄Auer彫懱偑擣傔傜傟傞乮塃丟栴報乯丅
俀乯媫惈儕儞僷惈敀寣昦(acute lymphoblastic leukemia, ALL)丗T儕儞僷媴惈敀寣昦丄B儕儞僷媴惈敀寣昦丄null cell儕儞僷媴惈敀寣昦丅MPO堿惈偱Auer彫懱堿惈丅
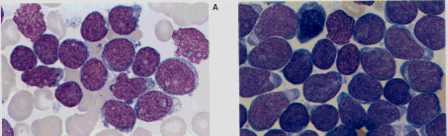
媫惈儕儞僷惈敀寣昦(L1)偺崪悜丗偄偢傟傕ALL偺L1丅儕儞僷夎媴偼彫宆偱嵶朎幙偼嫹偔丄妀偺宍偼婯懃惈偑偁傝丄妀彫懱偼偼偭偒傝偟側偄丅
FAB暘椶
French-American-British僌儖乕僾偺採埬偟偨媫惈敀寣昦偺暘椶丅
AML傪M0偐傜M7偺俉昦宆偵丄ALL傪L0偐傜L3偵暘椶偡傞丅彫帣偺ALL偺懡偔偼L1丄惉恖偺ALL偺懡偔偼L2偱傞丅
M0丗嵟傕枹暘壔側崪悜夎媴惈敀寣昦丅CD13傑偨偼CD33偑梲惈丅MPO乮儈僄儘儁儖僆僉僔僟乕僛乯梲惈棪俁亾埲壓丅
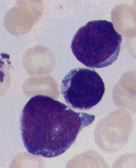
M1丗屆揟揑側崪悜夎媴惈敀寣昦丅AML偺栺俀俆亾丅MPO梲惈棪俁亾埲忋丅
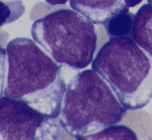
M2丗暘壔宆崪悜惈敀寣昦丅崪悜夎媴偑梓棻媴宯傊偺柧傜偐側暘壔孹岦傪帵偡丅 MPO嫮梲惈丅
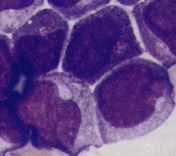
M3丗媫惈慜崪悜惈敀寣昦(acute promyelocitic leukemia, APL)偵憡摉偡傞丅敀寣昦嵶朎偑慜崪悜媴偺儗儀儖偵傑偱暘壔偟偰偄傞丅MPO嫮梲惈偱傾僘乕儖梓棻偑柍悢偵嵶朎幙撪偵擣傔傜傟傞丅傾僘乕儖梓棻偼procoagulant妶惈傪帩偪DIC傪婲偙偟傗偡偄偺偑摿挜偱偁傞丅妶惈宆價僞儈儞A偱偁傞all-trans retinoic acid (ATRA)偺撪暈偱崅棪偵姰慡姲夝偵摓傞丅ATRA偵傛傝慜崪悜媴偑惉弉岲拞媴傊暘壔偡傞丅仏暘壔桿摫椕朄
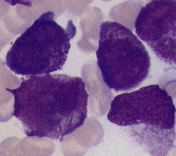
M4丗崪悜扨媴惈敀寣昦丅崪悜宯偲扨媴宯偺敀寣昦嵶朎偑崿嵼偟丄夎媴偼崪悜偺俁侽亾埲忋傪愯傔偰偄傞偑丄扨媴宯嵶朎偑崪悜偺俀侽亾埲忋傪愯傔傞偐丄枛徑寣偱扨媴宯嵶朎偑俆丄侽侽侽/兪l埲忋擣傔傜傟傞丅
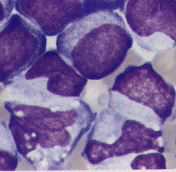
M5丗扨媴宯敀寣昦丅扨媴宯偑俉侽亾埲忋傪愯傔傞丅M5a偲M5b偵暘偗傜傟丄M5a偼枹暘壔偱扨夎媴偑庡懱傪愯傔丄M5b偼慜扨媴傗扨媴傑偱偺暘壔孹岦偑偁傞丅昿搙偼掅偔丄帯椕惉愌偼晄椙偺椺偑懡偄丅
M5a

M5b

M6丗屆揟揑側愒敀寣昦丅崪悜偺俆侽亾埲忋偑堎宆惈偺偁傞堎忢愒夎媴偵愯傔傜傟丄夎媴偼愒夎媴埲奜偺俁侽亾埲忋傪愯傔傞丅乮愒夎媴俆侽亾埲忋偺崪悜偱丄夎媴偑愒夎媴埲奜偺巆傝偺嵶朎偺俁侽亾埲壓側傜偽丄崪悜堎宍惉徢岓孮(myelodysplastic syndrome, MDS)偺夎媴夁忚宆晄墳惈昻寣偵暘椶偡傞乯丅昿搙偼掅偔丄帯椕惉愌偼晄椙偺椺偑懡偄丅
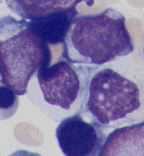
M7丗嫄妀媴惈敀寣昦丅夎媴偺俁侽亾埲忋偑嫄妀媴惈偱偁傞丅寣彫斅儁儖僆僉僔僟乕僛傪揹尠揑偵徹柧偱偒傞丅傑偨丄CD41偑梲惈偱偁傞丅
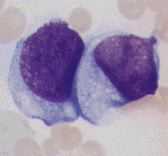
L1丗彫宆嬒堦偺儕儞僷夎媴丅彫儕儞僷媴戝偐傜偦偺俀攞掱搙丅
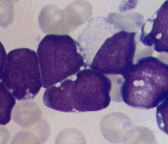
L2丗戝宆戝彫晄摨偺儕儞僶夎媴丅妀彫懱偑柧椖偱丄妀宍偺晄惍傕擣傔傜傟傞丅
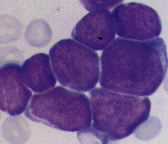
L3丗戝宆嬒堦側儕儞僷夎媴偱嵶朎幙偼峀偔丄嫮墫婎惈丄嬻朎偑尠挊偱偁傞丅
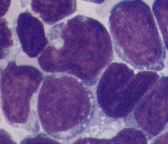
敀寣昦偺徢忬
侾乯昻寣徢忬丅
俀乯姶愼徢亖僌儔儉堿惈瀰嬠丄恀嬠丄Pneumocystis carinii, Cytomegalovirus側偳偵傛傞攛墛傗攕寣徢丅
俁乯弌寣亖旂晢揰忬弌寣丄擼弌寣丄旲弌寣丄帟擏弌寣丄攛弌寣丄徚壔娗弌寣丄寣擜側偳丅
係乯柍捝惈偺儕儞僷愡庮挴丅
俆乯崪捝丅
俇乯擼愐悜枌徢忬側偳偺恄宱徢忬丅
敀寣昦偺帯椕
J堦斒揑側峫偊曽丗
姲夝摫擖椕朄丗敀寣昦嵶朎傪1愮枩屄偐傜1壄屄傑偱尭彮偝偣傞丅
伀
姲夝堐帩椕朄丗姲夝摫擖捈屻偵抧屌傔椕朄丅偦偺屻俁僇寧偵堦夞偺嫮壔椕朄丅
姲夝棪偼60-80亾偩偑丄戝晹暘偼1-2擭偱嵞敪偟偰巰朣丅
AML89 study丗
姲夝摫擖丗Ara-C乮僔僞儔價儞乯80 mg/sqm/day俀係帪娫帩懕揰揌亄DNR乮僟僂僲儖價僔儞乯亄6MP乮俇儊儖僇僾僩僾儕儞乯亄PSL乮僾儗僪僯僝儘儞乯偺暪梡椕朄丅
嫮椡抧屌傔椕朄丗俁僐乕僗丅
嫮壔堐帩椕朄丗侾擭娫俇僐乕僗丅
慜崪悜媴惈敀寣昦偵懳偟偰偼all-trans retinoic acid乮儗僠僲僀儞巁乯扨撈傑偨偼儅僀儖僪側壔妛椕朄傪暪梡偟栺俋侽亾偺姲夝棪偑摼傜傟偨丅暘壔桿摫椕朄偲偟偰弶傔偰惉岟偟偨曽朄丅
AML偵懳偟偰偼僀僟儖價僕儞 亄 僔僞儔價儞偱5擭惗懚棪栺40%丄+崪悜堏怉偱5擭惗懚棪栺50%偲嵟嬤惉愌偑岦忋偟偰偄傞丅
ALL偵懳偟偰偼價儞僋儕僗僠儞 亄 僾儗僪僯僝儘儞丄偝傜偵儊僜僩儗僉僙乕僩側偳偱擔杮偺5擭惗懚棪偼24%埵偱偁傞丅
G-CSF乮僲僀僩儘僕儞乯偼敀寣媴偑1000埲壓偺応崌搳梌偝傟傞丅
曗彆椕朄
1.惉暘桝寣乮寣彫斅丄梓棻媴丄愒寣媴傪暘偗偰昁梫偵墳偠偰搳梌乯丅
2.G-CSF, M-CSF, GM-CSF偺搳梌丅
3.柍嬠娐嫬丅
4.媫惈恡晄慡偺梊杊丅
崪悜堏怉
仠AML, ALL偺姲夝屻椕朄偲偟偰壔妛椕朄埲奜偺慖戰巿偲偟偰崪悜堏怉偑偁傞丅
1.摨朎傛傝偺allo-bone marrow transplantation (BMT)
2.旕寣墢僪僫乕偐傜偺allo-BMT
3.帺壠崪悜堏怉
4.帺屓枛徑寣姴嵶朎堏怉(autologous blood stem cell transplantation, ABSCT偁傞偄偼peripheral blood stem cell transplantation, PBSCT)丅梓棻媴僐儘僯乕巋寖場巕(granulocyte colony stimulating factor, G-CSF)側偳傪搳梌偟偰姴嵶朎偑寣拞偵棳弌偟偨偲偙傠偱傾僼僃儗乕僔僗乮惉暘嵦寣乯傪峴偭偰嵦庢偡傞丅偙傟傪搥寢曐懚乮塼懱拏慺乯偟偰壔妛椕朄屻偵媫懍夝搥偟偰惷拲偡傞丅
仠CML偵懳偟偰偼allo-BMT偑桞堦偺帯桙揑帯椕朄偱偁傞丅
僔僋儘僼僅僗僼傽儈僪傗僽僗儖僼傽儞偺戝検搳梌偲X慄慡恎徠幩偵傛傝壜媦揑嵟戝尷偵敀寣昦嵶朎偺尭彮傪恾傞丅
伀
慻怐揔崌惈乮HLA峈尨乯偺堦抳偟偨摨庬崪悜傪戝検偵堏怉丅
寣媴偺夞暅偲巆懚敀寣昦嵶朎偺攋夡偑婲偙傝帯桙偡傞丅
枬惈敀寣昦
暘椶
暘椶
B)枬惈敀寣昦
侾乯旕儕儞僷惈丗枬惈崪悜惈敀寣昦丄枬惈崪悜扨媴惈敀寣昦
俀乯儕儞僷惈丗枬惈儕儞僷媴惈敀寣昦丄宍幙嵶朎惈敀寣昦乮懡敪惈崪悜庮偺敀寣昦壔乯丄hairy cell leukemia丄慜儕儞僷媴惈敀寣昦
枬惈崪悜惈敀寣昦
仠崪悜夎媴偐傜惉弉梓棻媴傑偱奺抜奒偺梓棻媴偑堎忢偵憹壛偡傞丅
仠銪庮偑懡偄丅帪偵嫄銪偲側傞丅
仠庡慽偲偟偰偼暊晹朿枮姶丄慡恎寫懹姶丄寉搙敪擬丄怘梸晄怳丄婄柺憮敀側偳丅
仠敀寣媴悢偑挊柧偵憹壛偟丄10-20枩/兪l偵払偡傞丅敀寣昦楐岴偼擣傔側偄丅
仠崪悜桳妀嵶朎悢偑憹壛偟丄偦偺戝敿偼梓棻媴偱偁傞丅
仠岲拞媴傾儖僇儕僼僅僗僼傽僞乕僛偑掅抣丅
仠僼傿儔僨儖僼傿傾丒僋儘儌僝乕儉乮戞俋斣愼怓懱偺挿榬偲俀俀斣愼怓懱挿榬偲偺憡屳揮嵗偵傛傝惗偠偨俀俀斣愼怓懱偑挿榬偑寚幐偟偨傛偆偵傒偊傞愼怓懱乯偑俋俆亾偺徢椺偱擣傔傜傟傞丅傑偨丄僼傿儔僨儖僼傿傾愼怓懱宍惉帪偵俋斣栚偺愼怓懱忋偵偁傞ABL堚揱巕偲俀俀斣栚偺愼怓懱忋偺BCR堚揱巕偑梈崌偟丄BCR-ABL堚揱巕偑宍惉偝傟傞BCR堚揱巕嵞峔惉偲屇偽傟傞尰徾傕CML偺恌抐偵梡偄傜傟傞丅
枬惈崪悜惈敀寣昦偺枛徑寣丅偁傜備傞惉弉抜奒偺梓棻媴宯嵶朎偑弌尰丅傾儖僇儕僼僅僗僼傽僞乕僛偑挊偟偔掅壓丅
枬惈崪悜惈敀寣昦
宱夁偲帯椕
仠摉弶偼柍徢忬丅恌抐屻3-4擭偱媫惈揮壔傪婲偙偟偦偺屻俇僇寧偱巰朣偡傞椺偑懡偄丅
仠枬惈婜偺帯椕丗
崪悜堏怉丅
僀儞僞乕僼僃儘儞兛偺挿婜搳梌丅
壔妛椕朄丗僽僗儖僼傽儞傗僴僀僪儘僉僔僂儗傾偺搳梌丅
怴偟偔奐敪偝傟偨Abl Tyrosine Kinase Inhibitor STI亅571乮Gleevec)偼桳岠棪偑崅偄丅
僼傿儔僨儖僼傿傾愼怓懱偑徚偊傞偙偲傪栚昗偵偡傞丅
仠媫惈揮壔帪偺帯椕丗
媫惈敀寣昦偵弨偠偰帯椕丅
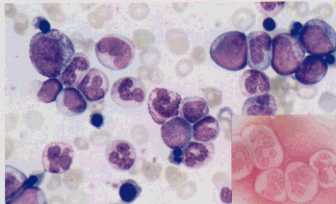
崪悜堎宆惈徢岓孮
崪悜憿寣晄慡偲斈寣媴尭彮徢傪擣傔傞丅挊柧側昻寣傪擣傔傞偙偲偑懡偄丅
60嵨埲忋偺抝惈偵岲敪丅
枬惈偵宱夁偟敀寣昦偵堏峴偡傞椺偑栺25%丄姶愼徢傪庡偨傞崌暪徢偲偟偰崌暪徢偱巰朣偡傞丅
暘椶
I. 堦師惈晄墳惈昻寣 Primary Refractory Anemia
II. 娐忬揝夎媴傪敽偆晄墳惈昻寣 Refractory Anemia with Ringed Sideroblasts
III.崪悜夎媴偺夁忚傪敽偆晄墳惈昻寣 Refractory Anemia with Excess Myelobasts 乮RAEB)
IV.枬惈崪悜扨媴惈敀寣昦 Chronic Meylomonocytic Leukemia
V. 宍幙揮姺拞偺RAEB (RAEB in Transformation)
帯椕
儊僠儖僾儗僪僯儞偺僷儖僗椕朄偑桳岠側椺偑栺30%偁傞丅
峈T嵶朎僌儘僽儕儞 64%桳岠丅
僔僋儘僗億儕儞A 81%桳岠i5-6 mg/kg/day)
崪悜堏怉 50%桳岠丅
愒寣昦
愒寣媴惗惉慻怐偑晄壜媡揑偵憹怋偡傞幘姵丅
侾乯枬惈愒寣昦 Chronic erythremia乮恀惈懡寣徢 Polycythemia vera乯丗愒寣媴俈侽侽偐傜侾俀侽侽枩/兪倢丅怺峠怓偺旂晢丄摢廳丄峥濖丄帹柭傝丄寣愷偑偱偒傗偡偄丄巐巿枛抂偺峠斄惈醬捝徢丄帪偵娞銪庮丅崪悜慄堐徢偵堏峴偡傞偙偲傕偁傞丅
俀乯媫惈愒寣昦 Acute erythremia丗敪擬丄崅搙偺昻寣丄娞銪庮丄弌寣惈慺場丅