| Treatment: | Example |
| 治癒的Curative: | 抗菌薬治療antibiotic treatment, 腫瘍の切除tumor removing |
| 予防的Preventive: | リスクファクターの除去あるいは低減eliminating or removing a risk factor |
| 緩和的Palliative: | 疼痛の治療treating pain |
| 支援的Supportive: | 精神的支援psychological assistance |
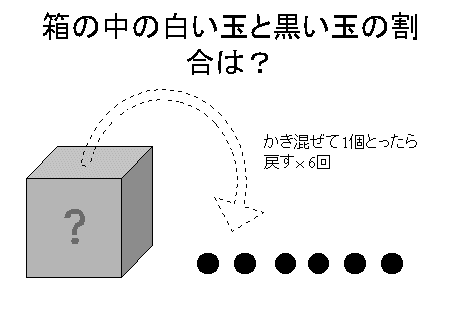
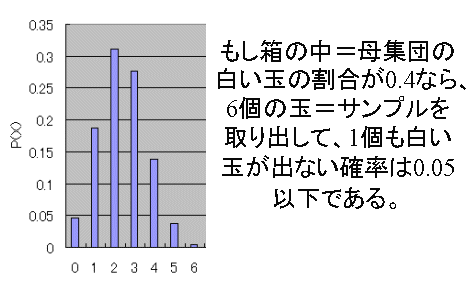
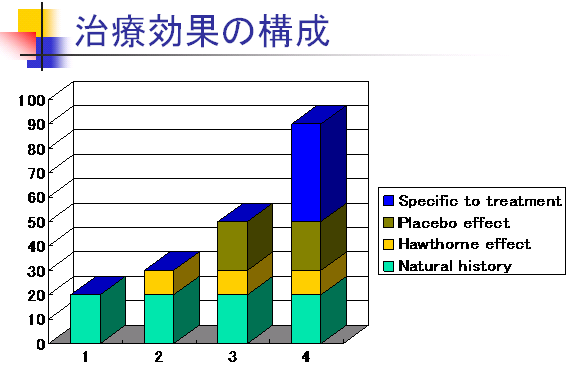
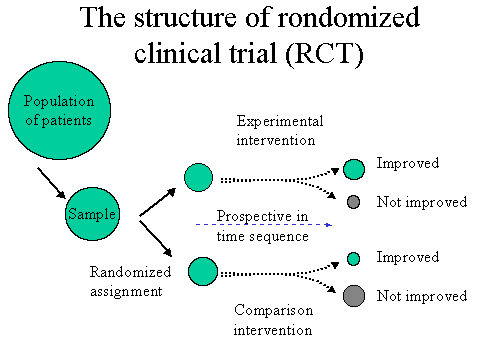
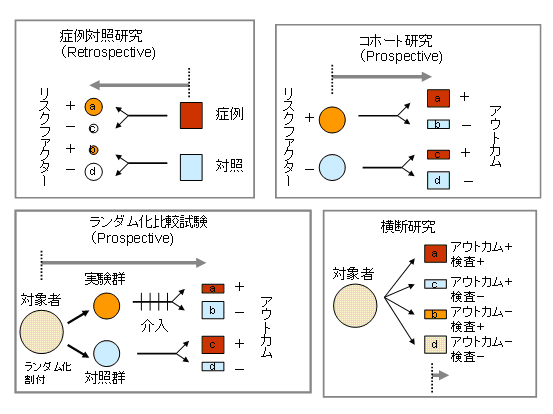
| Phase | 内容 |
| Ia | 健常ボランティアで行われる臨床薬理学(Clinical pharmacology)、薬物動力学(Pharmacokinetic, PK)、安全性(safety)の研究である。 |
| Ib | 患者で行われる基本的研究で、PK, PD、生物学的マーカーによる証明が行われる。 |
| IIa | 少数(10-50人程度)の患者で行われるパイロット有効性研究(Pilot efficacy study)で、用量・反応、対象患者の選択、投与回数、さまざまな安全性、有効性に重点が置かれるのが一般的である。 |
| IIb | (通常、数百人の)患者で行われる有効性研究で、効果、(安全性)を証明する対照のある管理された比較試験である。 |
| III | 患者で行われる有効性と安全性を証明する承認を得るための治験であり、大規模なランダム化比較試験として行われる。 |
| IV | 承認を得た対象疾患、用量、用法による市販後の臨床試験。 |